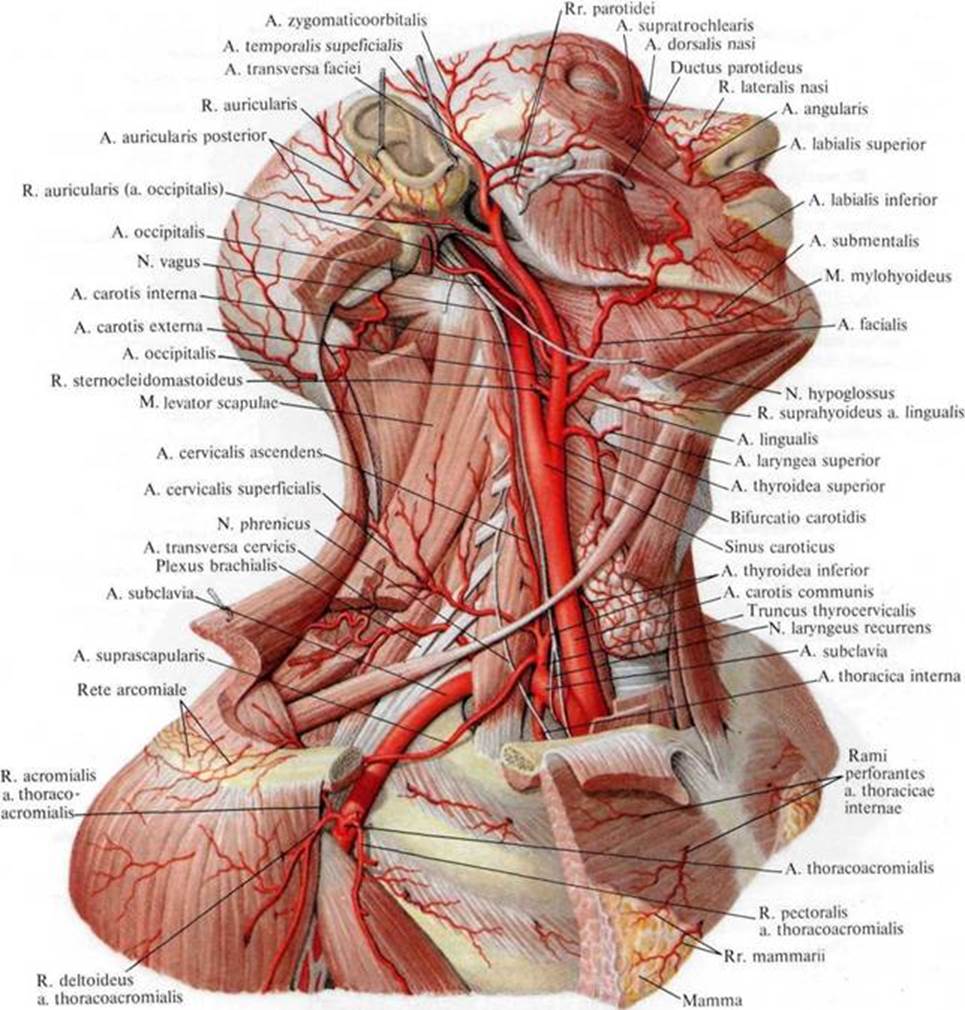
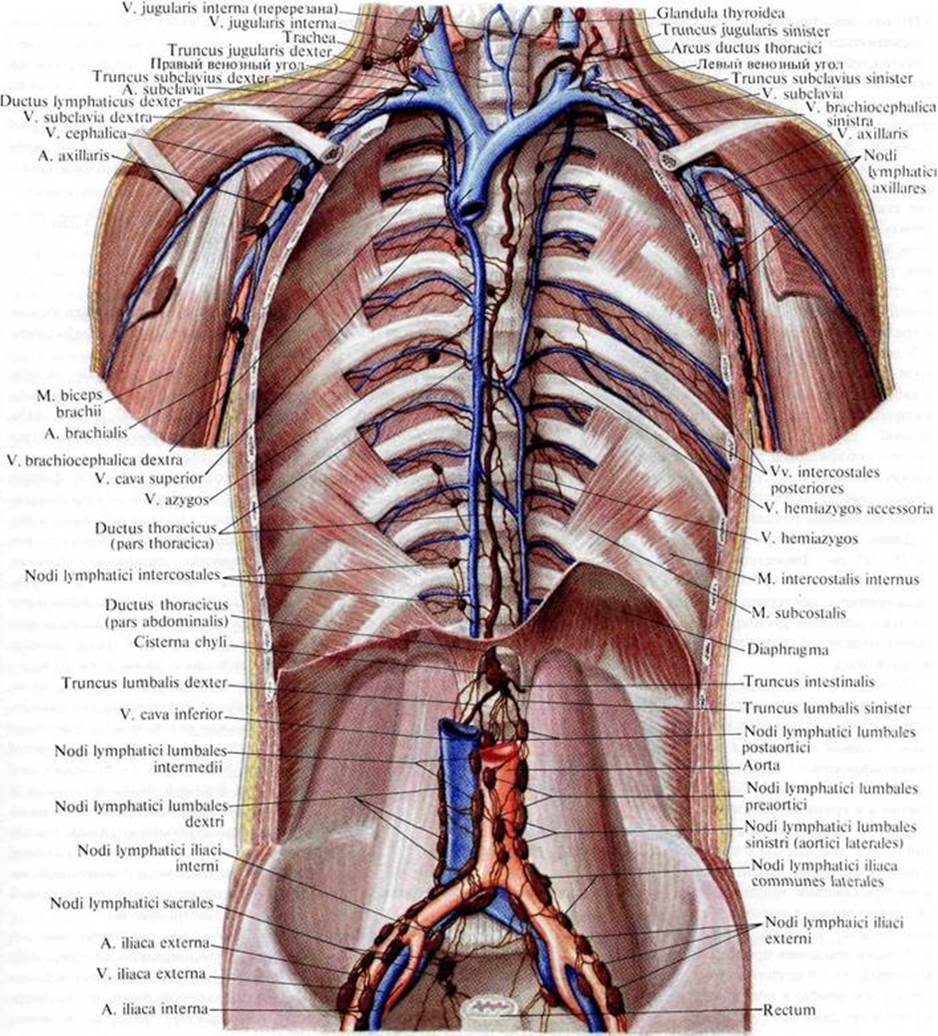
На шее во внутреннем треугольнике в глубоких слоях грудино-ключично-сосцевидной области выделяют следующие глубокие межмышечные промежутки: 1) предлестничная щель – первый межмышечный промежуток (spatium antescalenum); 2) лестнично-позвоночный треугольник – второй межмышечный промежуток (trigonum scalenovertebrale); 3) межлестничная щель – третий межмышечный промежуток (spatium interscalenum).
Следует заметить, что ключевым внутренним ориентиром во всех глубоких пространствах шеи является передняя лестничная мышца. Именно по отношению к ней описывается топография практически всех анатомических образований области.
2. Лестнично-позвоночный треугольник: границы, содержимое.
Лестнично-позвоночное пространство (треугольник), spatium (trigonum) scalenovertebrale, — наиболее глубокий отдел шеи, располагающийся кзади от предлестничной щели, позади нижней трети грудино-ключично-сосцевидной мышцы под 5-й фасцией шеи. Оно расположено в косо сагиттальной плоскости.
Его основанием является купол плевры,
Вершиной — поперечный отросток VI шейного позвонка.
Сзади и медиально оно ограничено позвоночником с длинной мышцей шеи,
Спереди и латерально — медиальным краем передней лестничной мышцы, направляющейся к переднему отделу I ребра.
Под предпозвоночной (5-й) фасцией находится содержимое лестнично-позвоночного пространства (треугольника):
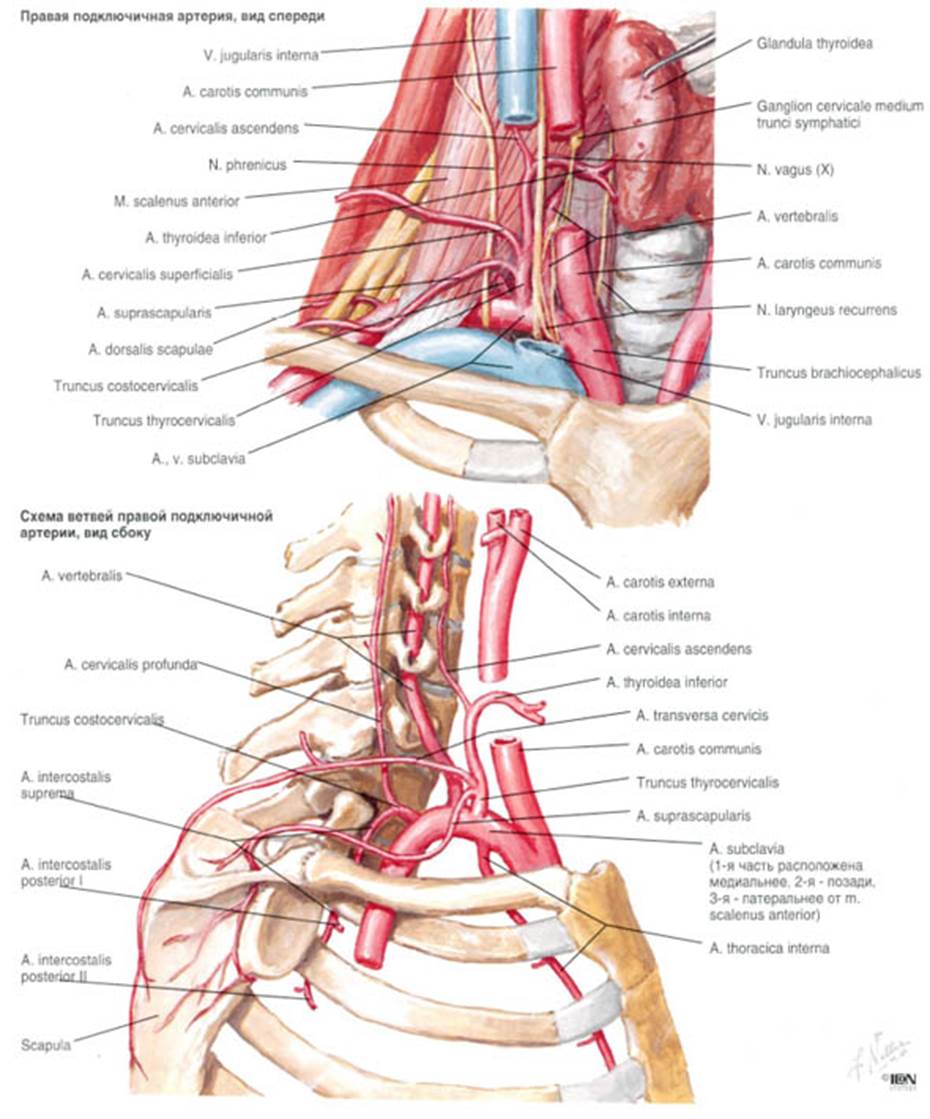
1-й отдел подключичной артерии с отходящими здесь от нее ветвями: три важные ветви:
позвоночная (a. vertebralis), щитошейный ствол (truncus thyreocervicalis), внутренняя грудная артерия (a. thoracica interna).
А также ветви от щитошейного ствола (truncus thyreocervicalis): нижняя щитовидная артерия (a. thyroidea inferior), и ее ветвь — восходящая шейная артерия (a. cervicalis ascendens), поверхностная шейная артерия (a. cervicalis superficialis), надлопаточная артерия (a. suprascapularis).
Лестнично позвоночный треугольник – вторая рефлексогенная зона шеи, так как позади подключичной артерии лежит нижний и шейно-грудной (звездчатый) узлы симпатического ствола (ganglion stellatum), спереди блуждающий нерв, снаружи на передней лестничной мышце – диафрагмальный нерв.
В левом лестнично-позвоночное пространство находится дуга грудного (лимфатического) протока, ductus thoracicus.
| Попечечный отросток 6-ого шейного позвонка |
M. scalenus anterior Длинная мышца шеи и позвоночник
A cervicalis ascendens
A cervicalis superficialis A thyroidea inferior A. vertebralis
↓A transversa cervicis ↑ ↑
A thoracica interna Truncus thyrocervicalis медиально
ЗДЕСЬ НАХОДИТСЯ ПЕРВЫЙ ОТДЕЛ ПОДКЛЮЧИЧНОЙ АРТЕРИИ (A SUPCLAVIA)
Билет 74
1. Топография подключичной артерии и ее ветвей: отделы, ход, глубина залегания, взаиморасположение, проекция на кожу артерии, оперативный доступ. 2. Ход позвоночной артерии, ее отделы.
1. Топография подключичной артерии и ее ветвей: отделы, ход, глубина залегания, взаиморасположение, проекция на кожу артерии, оперативный доступ.
Подключичная артерия (a. subclavia) — крупный парный сосуд, входит в состав подключичный сосудисто-нервный пучок шеи, который образован подключичной артерией, подключичной веной и плечевым сплетением.
Правая подключичная артерия отходит от плече-головного ствола (truncus brachiocephalicus), левая — непосредственно от дуги аорты (arcus aortae), поэтому левая на 4 см длинее правой. По ходу подключичной артерии и по взаимоотношениям ее с передней лесничной мышцей выделяют три отдела.
На своем пути подключичная артерия проходит вместе с плечевым нервным сплетением через spatium interscalenum, образуемый смежными поверхностями передней и средней лестничных мышц, и проходит по I ребру в sulcus a. subclaviae. Поэтому в подключичной артерии топографически различают 3 отдела: первый отдел — от места возникновения артерии до внутреннего края передней лестничной мышцы (m. scalenus ant.) в лестничнопозвоночном промежутке (spatium scalenovertebrale), второй — ограниченную пределами межлестничного промежутка (spatium interscalenum) и третьей — от наружного края передней лестничной мышцы до середины ключицы, где подключичная артерия переходит в подмышечную (a. axillaris). В третем отделе a. subclavia может быть прижата для остановки кровотечения к I ребру позади tuberculum m. scaleni.
1-й отдел подключичная артерия дает три важные ветви:
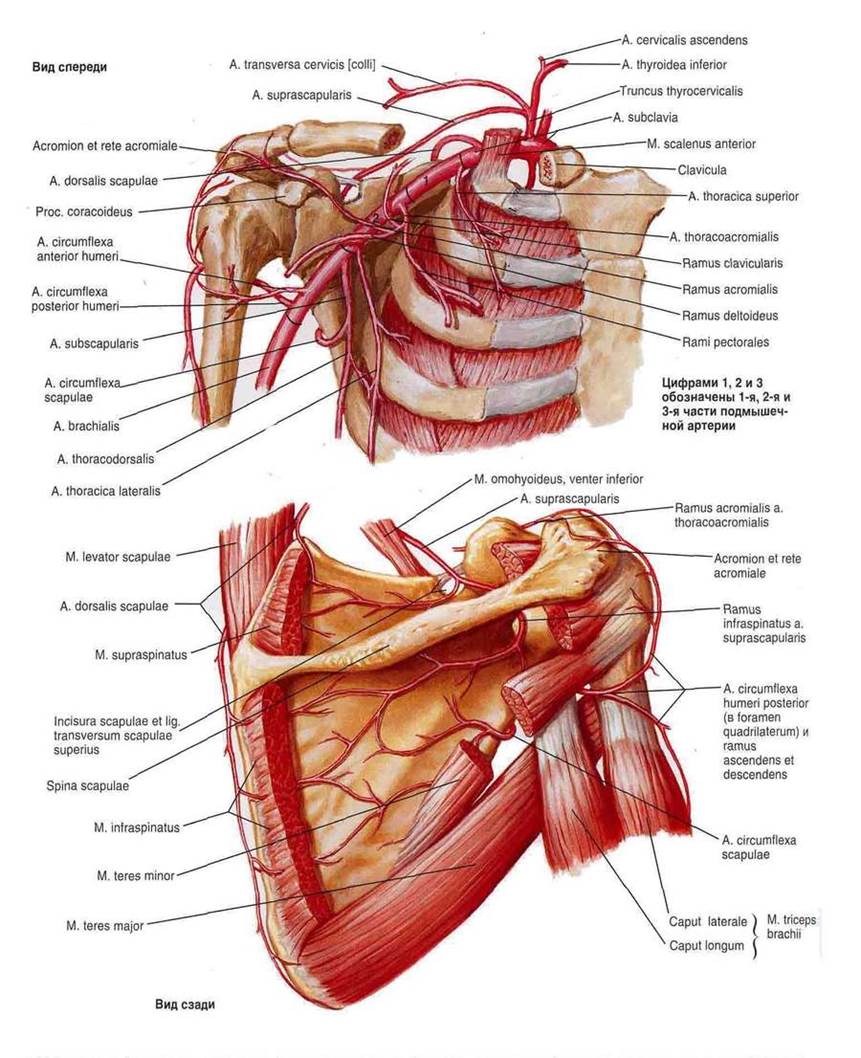
позвоночная (a. vertebralis), щитошейный ствол (truncus thyrocervicalis), внутренняя грудная артерия (a. thoracica interna). А также ветви от щитошейного ствола (truncus thyreocervicalis): нижняя щитовидная артерия (a. thyroidea inferior), и ее ветвь — восходящая шейная артерия (a. cervicalis ascendens), поверхностная шейная артерия (a. cervicalis superficialis), надлопаточная артерия (a. suprascapularis). Надлопаточная артерия(a. suprascapularis) участвует в образовании лопаточного артериального круга.
2-й отдел подключичная артерия дает ветви: реберно-шейный ствол (truncus costocervicalis) и ее ветви: самую верхнюю межреберную артерию (a. intercostalis suprema), и глубокую шейную артерию (a. cervicalis profunda), проникающую в мышцы заднего отдела шеи.
Ветви третьего отдела подключичной артерии: поперечная артерия шеи (a. transversa colli). A. transversa colli, поперечная артерия шеи, прободает plexus brachialis, снабжает соседние мышцы и спускается вдоль медиального края лопатки до нижнего угла ее.
Глубина залегании подключичной артерии. Подключичный сосудисто – нервный пучок расположен во внутреннем и наружном треугольниках шеи. Во внутреннем треугольнике шеи элементы подключичного сосудисто – нервного пучка занимают глубокие межмышечные промежутки шеи, под 5-ой фасцией.
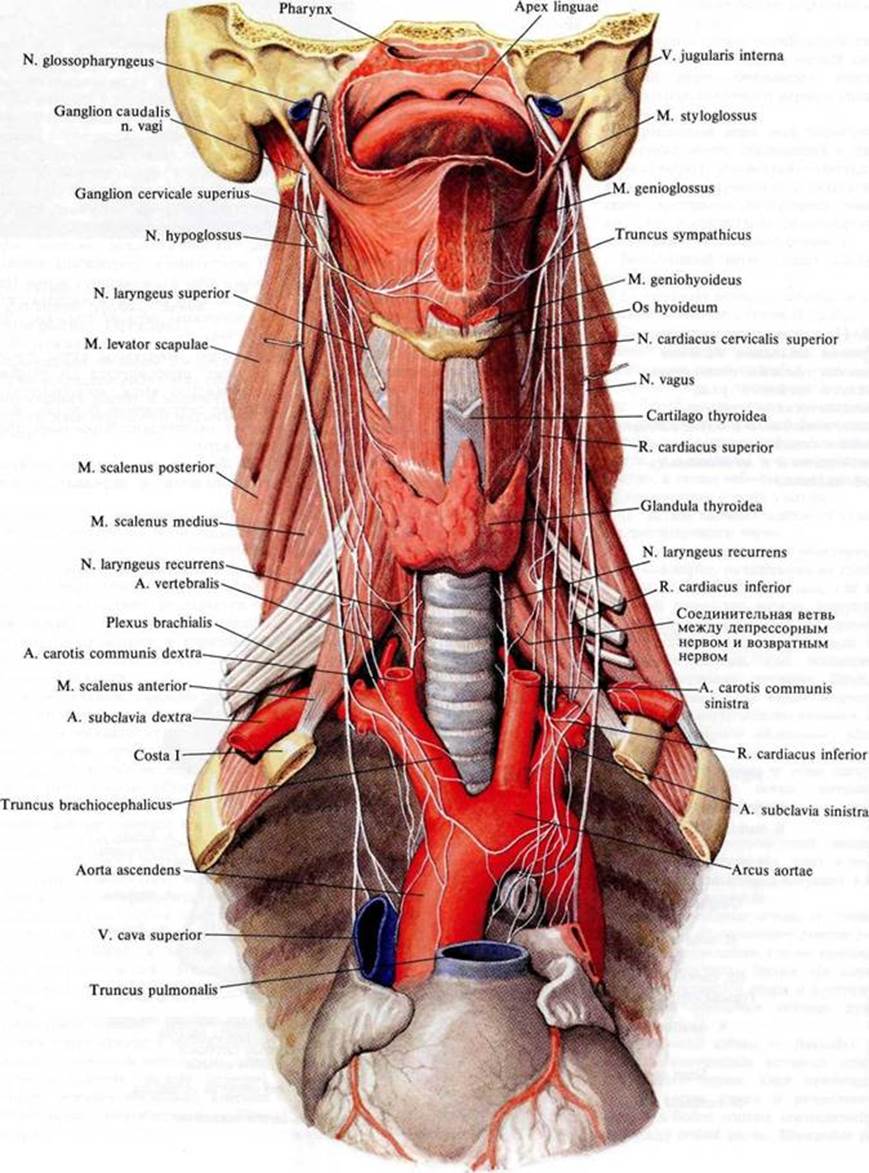
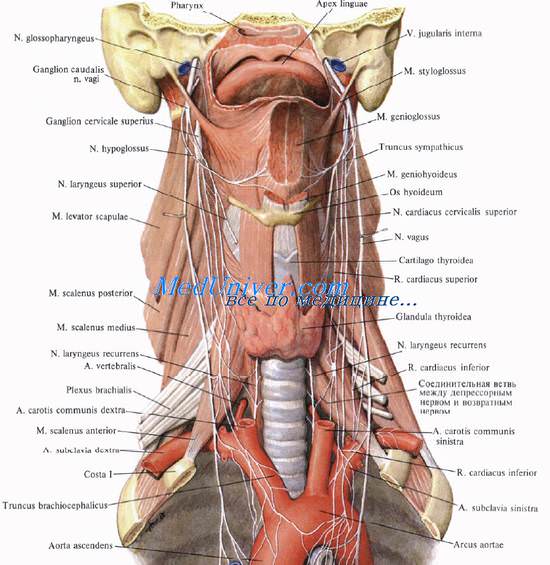
Взаиморасположение подключичной артерии. На правой стороне шеи кпереди от подключичной артерии располагается пироговский венозный угол — место слияния подключичной вены и внутренней яремной вены. По передней поверхности подключичной артерии поперечно к ней спускается n. vagus, от которого здесь отходит n. laryngeus recurrens, огибающий артерию снизу и сзади и поднимающийся кверху в углу между трахеей и пищеводом. Кнаружи от блуждающего нерва артерию пересекает n. phrenicus dexter. Между блуждающим и диафрагмальным нервами находится подключичная петля симпатического ствола, ansa subclavia, охватывающая составляющими ее ветвями подключичную артерию. Кнутри от подключичной артерии проходит правая обшая сонная артерия. На левой стороне шеи первый отдел подключичной артерии лежит глубже и прикрыт общей сонной артерией. Впереди левой подключичной артерии находится внутренняя яремная вена и начало левой плечеголовной вены. Между этими венами и артерией проходят n. vagus и n. phrenicus sinister, но не поперечно к артерии, как на правой стороне, а вдоль ее передней стенки (n. vagus — кнутри, n. phrenicus — снаружи, ansa subclavia — между ними). Медиальнее подключичной артерии находятся пищевод и трахея, а в борозде между ними — n. laryngeus recurrens sinister (он отходит от блуждающего нерва значительно ниже, чем правый, у нижнего края дуги аорты). Между левыми подключичной и общей сонной артериями, огибая подключичную артерию сзади и сверху, проходит ductus thoracicus.
Глубокий лестнично позвоночный треугольник шеи
Позади передней лестничной мышцы, под 5-й фасцией, располагается межлестничное пространство, spatium interscalenum, сзади ограниченное средней лестничной мышцей. В межлестничном пространстве проходят сверху и латерально стволы плечевого сплетения, ниже — a. subclavia У латерального края передней лестничной мышцы они выходят в латеральную область шеи, окруженные фасциальным футляром, образованным предпозвоночной (5-й) фасцией.
Лестнично-позвоночное пространство. Лестнично-позвоночный треугольник. Топография лестнично-позвоночного пространства
Лестнично-позвоночное пространство ( Лестнично-позвоночный треугольник ), spatium (trigonum) scalenovertebrale, — наиболее глубокий отдел шеи, располагающийся позади нижней трети грудино-ключично-со-сцевидной мышцы под 5-й фасцией шеи. Оно расположено в косо сагиттальной плоскости. Его основанием является купол плевры, вершиной — поперечный отросток VI шейного позвонка. Сзади и медиально оно ограничено позвоночником с длинной мышцей шеи, а спереди и латерально — медиальным краем передней лестничной мышцы, направляющейся к переднему отделу I ребра.
Под предпозвоночной (5-й) фасцией находится содержимое лестнично-позвоночного пространства: начало шейного отдела подключичной артерии с отходящими здесь от нее ветвями, дуга грудного (лимфатического) протока, ductus thoracicus (слева), нижний и шейно-грудной (звездчатый) узлы симпатического ствола.
Таким образом, кпереди от лестнично-позвоночного пространства располагаются следующие слои: кожа, подкожная клетчатка, поверхностная фасция (1-я), поверхностная пластинка фасции шеи (2-я), окружающая m. sternocleidomastoideus, предграхеаль-ная пластинка фасции шеи (3-я), образующая футляры для подподъязычных мышц, сонный сосудисто-нервный пучок в своем влагалище из париетального листка внутришейной фасции (4-я), предлестничное пространство между 3-й и 5-й фасциями, в котором располагается подключичная вена. Позади 5-й фасции лежат сосуды и нервы.
Следует заметить, что ключевым внутренним ориентиром во всех глубоких пространствах шеи является передняя лестничная мышца. Именно по отношению к ней описывается топография практически всех анатомических образований области.
Головокружение, обусловленное патологией шейного отдела позвоночника
Головокружение и отоневрологические симптомы описаны при различных видах патологии в области шеи: травматических повреждениях шеи и спинного мозга [4, 5, 10], шейном остеохондрозе [2], окклюзии позвоночной артерии (ПА) [
Головокружение и отоневрологические симптомы описаны при различных видах патологии в области шеи: травматических повреждениях шеи и спинного мозга [4, 5, 10], шейном остеохондрозе [2], окклюзии позвоночной артерии (ПА) [1, 3, 12] и инсультах, обусловленных повреждениями ПА [1, 11, 13, 15], диссекции ПА, в связи с движением шеи или манипуляцией на шейном отделе позвоночника [6, 7, 8, 9, 11, 14].
Выделение вертеброгенного головокружения обусловлено распространенностью патологии среди лиц молодого возраста, тяжестью течения заболевания, разнообразием симптоматики, возникновением инсультов при манипуляциях на шее.
Отличительной особенностью вертеброгенного головокружения является острое начало, связанное с определенной позицией головы (наклон вперед, запрокидывание назад, резкий поворот в сторону и др.), часто утром, после сна. Головокружение, которое возникает в результате изменения позиции головы, может быть обусловлено как раздражением внутреннего уха, так и центральных вестибулярных структур головного мозга (ствола, мозжечка). Компрессия артерий развивается при остеофитах и боковых грыжах дисков в унковертебральных областях, передних экзостозах суставных отростков, а также при подвывихе.
Отоневрологическое обследование пациента позволяет провести точную топическую диагностику, а также дифференциальную диагностику от периферического головокружения, обусловленного другими заболеваниями: болезнью Меньера, доброкачественным пароксизмальным позиционным головокружением, вестибулярным нейронитом.
Барре (1926), впервые обративший внимание на связь отоневрологических симптомов с патологией в области шеи, описал их под названием «задний шейный симпатический синдром», указывая при этом на значение связи головы и шеи при помощи симпатической нервной системы.
Показано, что углубленное исследование ПА с учетом не только диаметра и особенностей кровотока, но и с применением функциональных проб позволяет выявить моменты, важные для дифференциальной диагностики между гемодинамически значимой и незначимой экстравазальной компрессией ПА.
Повреждающее действие экстравазальных факторов компрессии направлено, прежде всего, на ее нервное сплетение. Раздражение позвоночного нерва, повышая тонус ПА, может уменьшить скорость объемного кровотока в ней на 30% от исходной величины, на 40% в ветвях основной артерии, в частности внутреннего уха [1].
Таким образом, функциональное состояние позвоночного нерва и структурные изменения ПА являются основой для развития недостаточности кровотока в вертебрально-базилярной системе (ВБС) на экстра- и интракраниальном уровне. Как подчеркивают различные авторы, кохлеовестибулярный синдром может развиваться при недостаточности кровообращения в ВБС как в области внутреннего уха, так и в области вестибулярных ядер и проводящих путей ствола головного мозга, мозжечка.
Кроме нарушений кровоснабжения ВБС, в патогенезе вертеброгенного головокружения также играет роль нарушенная проприоцептивная нервная импульсация со стороны структур шеи. Движения в измененных остеохондрозом и спондилоартрозом суставах шейных позвонков, дисках, а также возникающее тоническое напряжение мышц способствуют развитию неадекватной афферентной импульсации и неправильной оценке вестибулярной системой информации о позиции головы, что вызывает ощущение головокружения и нарушения равновесия.
Целью проведенной на базе НЦ неврологии РАМН работы было выявление клинических особенностей и отоневрологической симптоматики у больных с вертеброгенным головокружением на фоне патологических изменений в шейном отделе позвоночника, а также сопоставление вестибулярных нарушений со структурными изменениями ПА, уровнем артериального давления, состоянием внутренних яремных вен.
Нами проведено обследование 115 больных с острой и хронической недостаточностью кровообращения в ВБС, в том числе 47 пациентов с наличием дегенеративно-дистрофических изменений в шейном отделе позвоночника, из них у 33 — дегенеративные изменения (остеохондроз), у 9 — краниовертебральная патология, аномалия Киммерли, у 4 больных аномалия вхождения ПА в канал на уровне С4, стеноз позвоночного канала — у одной больной. Возраст больных колебался от 28 до 74 лет.
Основными заболеваниями, на фоне которых развивались вестибулярные нарушения, были артериальная гипертония (АГ) в сочетании с атеросклерозом, вегетативно-сосудистая дистония, остеохондроз.
Всем больным проведено полное классическое отоневрологическое обследование, включающее исследование спонтанных и экспериментальных вестибулярных реакций (вращательная и калорическая пробы) и слуха. Исследование слухового анализатора проводилось с использованием аудиометрии и слуховых вызванных потенциалов.
Структурные изменения магистральных артерий головы (МАГ) и гемодинамические показатели кровотока по ПА и внутренней сонной артерии (ВСА) изучали с помощью ультразвукового дуплексного сканирования МАГ (ДС МАГ) с функциональными пробами, в ряде случаев при проведении спиральной компьютерной томографии (СКТ), магнитно-резонансой ангиографии.
Результаты
Отоневрологическое обследование позволило разделить больных на две группы: 45 больных с периферическим вестибулярным синдромом (ПВС) и 70 больных с центральным вестибулярным синдромом (ЦВС).
С целью выявления гемодинамических особенностей, на фоне которых развиваются ПВС и ЦВС, нами проводилось сопоставление наличия ПВС и ЦВС с состоянием кровотока по ПА по данным ДС МАГ (см. табл. на стр. 55 «Структурные изменения сосудов вертебрально-базилярной системы у больных с вертеброгенным головокружением»). Как видно из таблицы, ПВС сопровождался определенными структурными изменениями ПА — гипоплазия и асимметрия диаметров встречались наиболее часто.
ЦВС гетерогенны и развиваются у больных с вертебрально-базилярной недостаточностью на основе гипертонии, атеросклероза, диссекции ПА (спонтанной или травматической), приводящих к формированию мелких ишемических очагов в стволе головного мозга и мозжечке. Вестибулярные нарушения при центральном синдроме отличаются более тяжелым клиническим проявлением по сравнению с периферическим синдромом. При этом возможности компенсации нарушенных функций существенно снижены, вследствие непосредственного поражения вестибулярных ядер ствола. Установлено, что в патогенезе ЦВС важное значение имеет наличие у больных односторонних гемодинамически значимых стенозов и окклюзий ПА, двусторонних ее деформаций и извитостей (см. табл. на стр. 55 «Структурные изменения сосудов вертебрально-базилярной системы у больных с вертеброгенным головокружением»).
Механизм развития головокружения у пациентов с остеохондрозом шейного отдела позвоночника в 21 (45%) наблюдении обусловлен экстравазальной компрессией, которая была зарегистрирована на различных уровнях, чаще С3–С4, С5–С6 позвонков с обеих сторон. В 25 случаях (55%) была выявлена экстравазальная компрессия доминирующей ПА, причем у этой группы больных выявлялась симптоматика периферического кохлеовестибулярного синдрома на стороне компрессии. У этих же больных была выявлена гипоплазия одной ПА с другой стороны или асимметрия диаметров ПА с гемодинамическим преобладанием по одной из них.
Клинический пример
У больного 25 лет утром после сна появилось системное вращательное головокружение, тошнота, рвота, шум в левом ухе. Постепенно головокружение уменьшалось, но не исчезало несколько дней; любое изменение положения приводило к усилению головокружения, сохранялся шум в ухе.
При отоневрологическом осмотре в научно-консультативном отделении НЦ неврологии РАМН у больного выявлялась симптоматика со стороны левого мостомозжечкового угла: снижен роговичный рефлекс справа и чувствительность слизистой полости носа и полости рта (V пара черепно-мозговых нервов (ЧМН)), снижены вкусовые ощущения на передних 2/3 языка справа (VII пара ЧМН), односторонний спонтанный нистагм вправо. При проведении вращательной пробы отмечается асимметрия по лабиринту с раздражением справа и нейросенсорная тугоухость I степени.
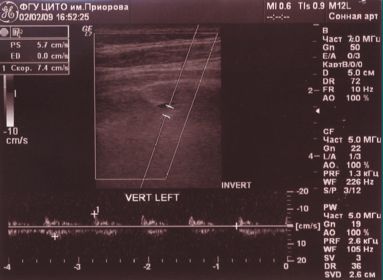
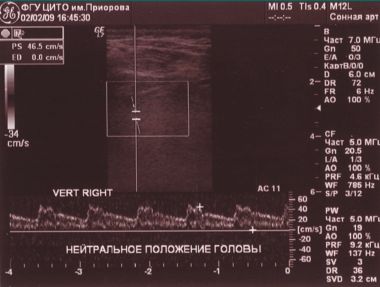
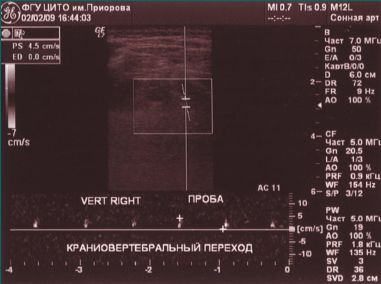
Обоняние — не нарушено, в позе Ромберга — неустойчив, отклоняется влево, пальценосовую пробу выполняет с обеих сторон. При проведении ДС МАГ — диаметр левой ПА — 1,6 мм (гипоплазия), артерии проходимы, входят в канал на уровне С6 позвонка, имеют прямолинейный ход и стабильные показатели линейной скорости кровотока (ЛСК): справа 34 см/с, слева регистрируется низкоамплитудный кровоток в сегменте V3 — 7,4 см/с периферического типа (рис. 2).
При проведении функциональных проб на уровне краниовертебрального перехода кровоток по правой ПА не регистрируется (рис. 3, 4).
На рентгенограмме шейного отдела позвоночника выявлены изменения в виде смещения вперед позвонков С2–С4 по типу лестничных, определяется вариант Киммерли. Таким образом, головокружение и шум в ухе возникли у больного в результате недостаточности кровоснабжения в конечных артериях ВБС, обусловленной наличием структурных и гемодинамических изменений в ПА. Важным в этом клиническом случае является подтверждение снижения кровотока по ПА при дуплексном ультразвуковом исследовании, позволяющем выявить снижение кровотока при выполнении функциональных проб.
Периферическое головокружение (ПГ) может быть обусловлено болезнью Меньера, вирусным поражением вестибулярного ганглия и доброкачественным позиционным головокружением. В основе диагностики ПГ ишемической природы основное значение принадлежит результатам отоневрологического обследования, при котором выявляется не только симптоматика поражения внутреннего уха, но и других ЧМН, кровоснабжение которых осуществляется артериями ВБС.
Важное значение имеет сопоставление результатов отоневрологического обследования с результатами ДС ПА, которое проводится с применением функциональных проб, а также оценка состояния внутренних яремных вен на шее.
Дифференциальная диагностика
Своеобразие кохлеовестибулярных синдромов составляет основу дифференциальной диагностики заболеваний внутреннего уха и ретролабиринтной патологии (см. табл. на стр. 55 «Дифференциальная диагностика вестибулярных синдромов при болезни Меньера, центральном вестибулярном синдроме, периферическом вестибулярном синдроме и доброкачественном пароксизмальном позиционном головокружении»).
Лечение вертеброгенного вестибулярного головокружения
Терапия цервикального синдрома включает снятие болевого синдрома и мышечного напряжения. С этой целью рекомендованы нестероидные противовоспалительные препараты (НПВП), которые оказывают выраженное противовоспалительное и противоотечное действие. Массаж шейно-воротниковой зоны возможен только после уточнения структурных и гемодинамических изменений в магистральных сосудах головы.
Терапия вестибулярных нарушений включает вестибулолитические средства, которые назначаются до получения стойкого положительного эффекта, в среднем 2–3 месяца и более. Предпочтение отдается бетагистину гидрохлориду (Бетасерк), который обладает двойным механизмом действия: улучшает кровообращение внутреннего уха в ВБС, а также компенсаторные возможности вестибулярных ядер ствола головного мозга. Бетасерк обладает прямым стимулирующим действием на гистаминовые Н1-рецепторы внутреннего уха и опосредованное — на Н3-рецепторы вестибулярных ядер, нормализуя трансмиттерную передачу в нейронах медиальных ядер ствола головного мозга. Бетасерк нормализует нарушения вестибулярного аппарата, уменьшая выраженность головокружения, уменьшает шум в ушах, улучшает слух. Бетасерк назначают по 24 мг 2 раза в день после еды в течение нескольких месяцев. Препарат в дозе 48 мг в сутки эффективно уменьшает головокружение, практически не имеет противопоказаний, хорошо переносится пожилыми пациентами. Из побочных действий возможны легкие желудочно-кишечные расстройства, обычно быстро проходящие. Важное преимущество препарата — отсутствие седативного эффекта.